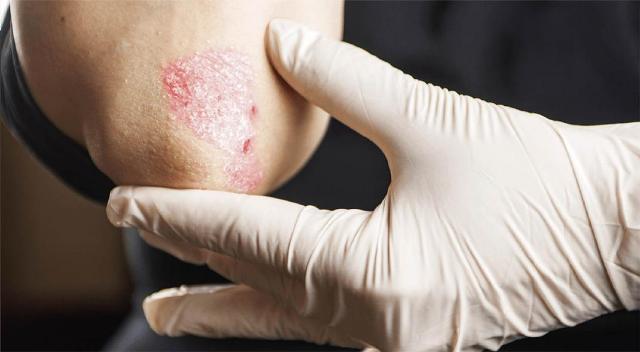
Probablemente has oído hablar de la psoriasis, una enfermedad inflamatoria crónica, no contagiosa, que afecta a cerca del 2% de la población mundial.
Ricardo Romiti, coordinador del Ambulatorio de Psoriasis del Hospital de las Clínicas de la Universidad de Sao Paulo (USP) explica que la afección aparece generalmente entre los 20 y los 30 años, en ambos sexos, y suele persistir toda la vida, con períodos de mejora y empeoramiento.
Su causa es multifactorial, y tiene que ver con la predisposición genética.
«Cerca de un tercio de los pacientes tiene algún familiar que padece el problema, y no necesariamente se transfiere de padre a hijo. Lo más común es que se manifieste en otras generaciones», explica el médico.
Varios factores ambientales también pueden ser el desencadenante para el padecimiento o el agravamiento de la patología.
Son por ejemplo el estrés, el frío, el consumo de algunos medicamentos (antidepresivos y antiinflamatorios, por ejemplo), infecciones, en especial de la garganta, tabaquismo y el consumo excesivo de alcohol.
Y también está la interferencia del sistema inmunológico en el desarrollo de la patología.
La explicación es que los linfocitos (las células responsables de la defensa del organismo) liberan sustancias inflamatorias que atacan a las células cutáneas saludables, lo que hace que se produzcan en grandes cantidades y tengan su ciclo evolutivo temprano.
«En una persona sana, la capa más superficial de la piel madura en aproximadamente un mes. En las personas con psoriasis, este ritmo se acelera y el resultado es la descamación», indica Romiti.
Tipos de psoriasis
La psoriasis puede manifestarse en cualquier parte del cuerpo, pero tiene preferencia por algunas: cuero cabelludo, codos, rodillas y espalda.
Su lesión clásica es una placa elevada, rojiza, con escamas blanquecinas que se desprenden fácilmente.
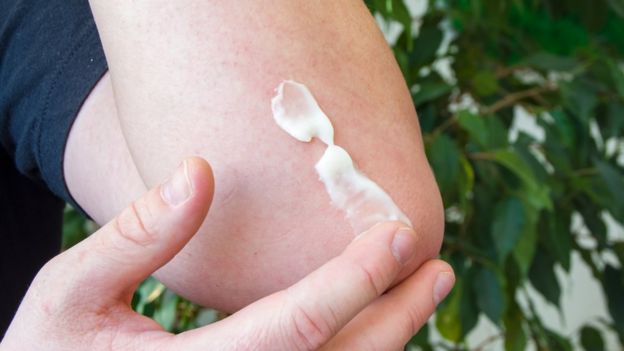 La psoriasis se manifiesta principalmente en el cuero cabelludo, codos, rodillas y espalda.
La psoriasis se manifiesta principalmente en el cuero cabelludo, codos, rodillas y espalda.Suele provocar picor y dolor.
En casos severos, la piel alrededor de las articulaciones corre el riesgo de agrietarse y sangrar.
Los otros tipos de la enfermedad son: ungueal (afecta a las uñas de las manos y los pies), invertida (afecta principalmente a áreas húmedas, como las axilas, las ingles, debajo de los senos y alrededor de los genitales) y palmoplantar (afecta a manos, pies y dedos).
Existen, además, variantes más graves: pustulosa (forma lesiones con pus), eritrodérmica (se extiende por todo el cuerpo) y artritis artropática o psoriásica (causa inflamación en las articulaciones).
En este último caso, además de los síntomas tradicionales, es normal que en las articulaciones se produzca hinchazón, dolor, rigidez progresiva y, si no se trata adecuadamente, destrucción ósea y deformaciones. Las áreas más afectadas son los dedos, la columna vertebral y las caderas.
Complicaciones de la enfermedad
Debido a su carácter sistémico, la enfermedad, anteriormente considerada solo de la piel, ahora también está asociada con padecimientos del sistema cardiovascular.
Uno es el llamado síndrome metabólico, compuesto por el peligroso trío de hipertensión, diabetes y obesidad.
Según la investigación de la USP, aunque aún no se conocen totalmente las razones de esa relación, se sabe que las personas con psoriasis tienen un riesgo cinco veces mayor de padecer ese problema.
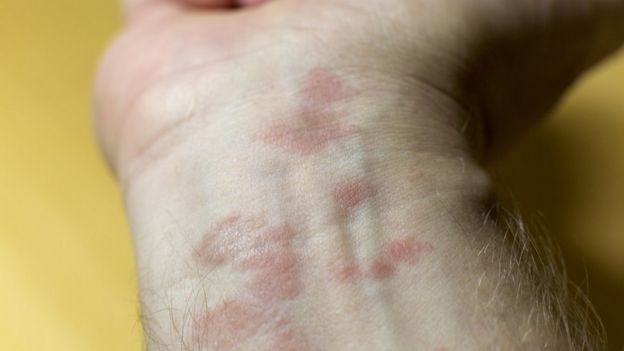 Debido a su carácter sistémico, la psoriasis ahora también está asociada con padecimientos del sistema cardiovascular.
Debido a su carácter sistémico, la psoriasis ahora también está asociada con padecimientos del sistema cardiovascular.«Debido a que causa inflamación crónica que afecta a muchas partes del cuerpo, la psoriasis también es un factor de riesgo de accidente cerebrovascular», agrega Maria Victória Suárez Restrepo, dermatóloga del Hospital Alemán Oswaldo Cruz, en Sao Paulo.
Lo que también explica esta situación es el aislamiento social resultante de la enfermedad.
Debido a que los pacientes evitan salir de casa e interactuar con otros, muchos terminan adoptando un estilo de vida poco saludable, con daños directos y significativos al cuerpo.
Otra característica sorprendente de la psoriasis es el impacto que tiene en la salud mental.
«Es una enfermedad que causa un sufrimiento enorme debido a los prejuicios, lo que lleva a muchas personas a desarrollar depresión y ansiedad y necesitan monitoreo psiquiátrico», dice la especialista.
Según la doctora, esto se debe al aspecto de las lesiones. «Como están en la piel y son evidentes, visibles, la gente cree que es contagiosa, discrimina y se aleja del paciente, lo que refuerza su aislamiento».
Tratamiento
El tratamiento de la psoriasis se realiza según el tipo y la gravedad.
En casos más leves, con pocas lesiones y localizados, se usan medicamentos externos, como corticosteroides, calcipotriol y ácido salicílico.
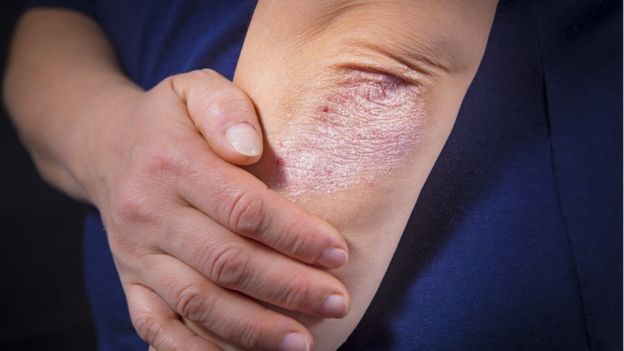 Hoy en día hay distintos tratamientos para tratar la enfermedad.
Hoy en día hay distintos tratamientos para tratar la enfermedad.En casos moderados y graves, se pasa a la fototerapia ultravioleta B (UVB) de banda estrecha o psoraleno (fotosensibilizante y estimulante de la producción de melanina) asociada con la fototerapia ultravioleta A (PUVA).
Si no hay respuesta después de 20 sesiones, el siguiente paso es introducir medicamentos orales sistémicos (metotrexato, acitretina y ciclosporina).
La última alternativa, cuando ninguno de los tratamientos anteriores funciona, es inmunobiológica.
«Se trata de una nueva generación de medicamentos altamente efectivos y seguros diseñados específicamente para el control de enfermedades que actúan como anticuerpos, bloqueando la proteína que causa inflamación», dice Romiti de la USP.
Junto con todo esto, los médicos se aseguran de que es esencial adoptar hábitos de vida más saludables, con una dieta equilibrada y actividad física regular, evitar fumar, y el estrés, usar crema hidratante a diario, tomar el sol con moderación, en horarios apropiados y con protección.
fuente:bbcmundo