No sucede con mucha frecuencia que se hable de una revolución en la forma de entender y tratar la depresión, y sin embargo los médicos están hablando ahora de «uno de los descubrimientos más importantes en la psiquiatría en los últimos 20 años».
Es un descubrimiento que se basa en la idea de que algunas personas están siendo traicionadas por el protector más feroz: su sistema inmune está alterado su cerebro.
La depresión afecta a 350 millones de personas en todo el mundo.
Y el testimonio de Hayley Mason, una de ellas, puede ayudar a entender lo difícil de la enfermedad.
«Mi depresión se vuelve tan difícil que no puedo ni salir de la cama. No puedo salir de la habitación, ni bajar las escaleras para estar con mi pareja y mis hijos», explica Mason.
«No puedo dejar la televisión encendida, ni estar en un sitio con ruido o luz. Tengopensamientos suicidas, me he hecho daño a mí misma, no puedo salir de casa, no puedo manejar», cuenta la mujer.
 Image copyrightHAYLEY MASON
Image copyrightHAYLEY MASON«Vivo confinada en mi propia casa y todo lo demás simplemente es demasiado».
Los medicamentos contra la depresión y los tratamientos psicológicos, como la terapia cognitivo-conductual, ayudan a la mayoría.
Pero todavía muchas personas no responden a las terapias existentes y algunos científicos están explorando ahora una nueva frontera: si el sistema inmune puede ser una causa de la depresión.
«Creo que tenemos que ser bastante radicales», dice el profesor Ed Bullmore, director de psiquiatría de la Universidad de Cambridge.

Bullmore está al frente de este nuevo enfoque.
«La historia reciente nos dice que si queremos hacer avances terapéuticos en un área que sigue siendo muy importante en términos de incapacidad y sufrimiento, entonces tenemos que pensar de una forma diferente».
Este enfoque se centra en un sistema inmune deficiente que causa inflamación en el cuerpo y altera el estado de ánimo.
Bullmore dice que todos podemos entenderlo si pensamos en la última vez que tuvimos un resfriado o la gripe.
«La depresión y la inflamación suelen ir de la mano. Si tienes gripe, el sistema inmune reacciona, sufres inflamación y muchas veces la gente experimenta también cambios en su estado de ánimo».
«Se vuelven menos sociables, experimentan más somnolencia, se retraen».
Es un cambio sutil pero significativo en la forma de pensar.
La idea es que no solo nos damos pena a nosotros mismos cuando estamos enfermos, sino que las sustancias químicas que participan en la inflamación están afectando directamente a nuestro estado de ánimo.
Respuesta al peligro
La inflamación es parte de la respuesta del sistema inmune al peligro. Se trata de un proceso muy complicado que prepara al cuerpo para defenderse de fuerzas hostiles.
Si la inflamación es demasiado baja, entonces la infección se puede desmadrar. Si es demasiado alta, entonces causa daños.
Y por alguna razón, alrededor de un tercio de los pacientes con depresiónmuestran niveles consistentemente altos de inflamación.
 Image copyrightTHINKSTOCK
Image copyrightTHINKSTOCKHayley es una de ellos: «Sí que tengo los marcadores de inflamación elevados. Creo que si lo normal es que estén por debajo de 0,7, los míos están en 40. Salen así en los exámenes de sangre», cuenta.
Un manto de retazos de evidencia sugiere así que la inflamación es más que algo que simplemente se da en algunos pacientes deprimidos, sino que es en realidad la causa de la enfermedad, que el sistema inmune puede alterar el funcionamiento del cerebro.
Dolor articular
Para explorar esta nueva y revolucionaria idea sobre la depresión, visitamos laclínica de artritis del hospital de Glasgow Royal Infirmary.
Es quizás un lugar inesperado, pero fue en clínicas como esta en las que los médicos se dieron cuenta de que algo inusual sucedía.
La artritis reumatoide está causada por un ataque del sistema inmune contra las articulaciones.
Y cuando a los pacientes de esta clínica recibieron medicamentos antiinflamatorios para rebajar partes específicas de la respuesta inmune, su estado de ánimo mejoró.
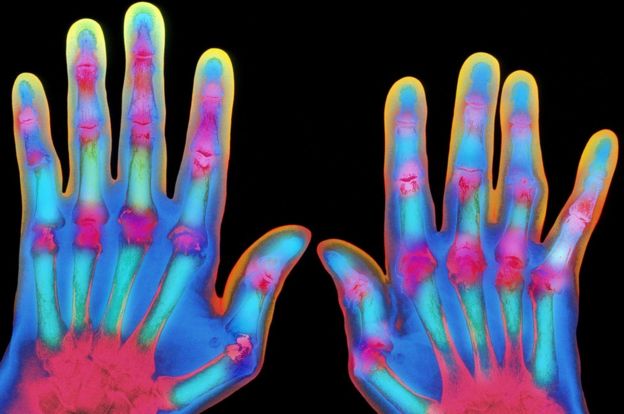 Image copyrightSPL
Image copyrightSPL«Cuando suministramos estos tratamientos, vemos un aumento bastante rápido en la sensación de bienestar, una mejoría notable, a menudo de forma desproporcionada si se tiene en cuenta la cantidad de inflamación que vemos en sus articulaciones y en su piel», explica el profesor Ian McInnes, médico reumatólogo.
Esto sugiere que los pacientes no simplemente se sintieron más contentos al tener menos dolor, sino que algo más profundo estaba pasando.
«Escaneamos los cerebros de personas con artritis reumatoide, y luego les suministramos una terapia inmune dirigida muy específica, y luego los volvimos a escanear», añade el profesor McInnes.
«Lo que estamos empezando a ver cuando damos medicinas antiinflamatorias soncambios bastante destacados en el circuito neuroquímico del cerebro».
«Los caminos cerebrales que median en la depresión cambiaron favorablemente en personas que recibieron intervenciones inmunitarias».
Una posible explicación es que las sustancias químicas inflamatorias entran en el cerebro, interrumpiendo la producción de serotonina, un neurotransmisor clave vinculado con el estado de ánimo.
Proceso causal
Para escuchar más sobre esto visitamos el laboratorio de Carmine Pariante en King’s College, Londres.
El profesor de psiquiatría biológica ha estado desarrollando evidencia sobre la inflamación y la depresión durante 20 años.
«Casi el 30% o 40% de los pacientes deprimidos presentan niveles altos de inflamación y en esta gente, pensamos que forma parte del proceso causal».
«La evidencia que apoya esta idea es que los niveles altos de inflamación se dan incluso en personas que no están deprimidas, pero sí en bajo riesgo de estarlo».
«Sabemos por los estudios que hoy presentas niveles elevados de inflamación, tendrás un mayor riesgo de deprimirte en las siguientes semanas y meses, incluso si ahora te encuentras perfectamente bien».
 Image copyrightTHINKSTOCK
Image copyrightTHINKSTOCKPariante ha demostrado que no solo los pacientes deprimidos tienen más probabilidades de experimentar altos niveles de inflamación, sino también que aquellos con un sistema inmune hiperactivo presentan menos probabilidades de responder a los antidepresivos».
Esto es muy importante porque un tercio de los pacientes no mejoran con los tratamientos actuales con medicamentos.
Pero en todo esto hay algo confuso.
Tomemos el caso de Jennifer Streeting, una matrona de Londres que explica sus problemas de salud mental remontándose a cuando tenía 14 años.
«Mi abuela murió y mi madre sufrió cáncer de mama, y si le preguntas a mi terapeuta ahora, él lo relaciona con la pena y no realmente con tener que lidiar con eso por aquel entonces. Creo que simplemente sucedieron muchas cosas».
 Image copyrightJEN STREETING
Image copyrightJEN STREETINGEl profesor Pariante cree que son realmente esos momentos terribles de nuestras vidas los que cambian nuestro sistema inmune, preparándolo para aumentar el riesgo de depresión años después.
«Creemos que el sistema inmune es el mecanismo clave por el cualacontecimientos que suceden en una etapa temprana de la vida producen este efecto a largo plazo», afirma Pariante.
«Tenemos algunos datos que muestran a individuos adultos con un historial de trauma en la vida temprana que, aunque nunca hayan estado deprimidos, presentan un sistema inmune activado, por lo que están en riesgo».
Los científicos esperan que medicamentos dirigidos al sistema inmune puedan ser efectivos contra la depresión, sobre todo para los que, como Jennifer, lo han probado todo.
«Tomé sertralina, Prozac y otro. Luego empecé el citalopram. Me pusieron con duloxetina y mirtazapina también. En un punto tomaba tres al mismo tiempo».
 Image copyrightTHINKSTOCK
Image copyrightTHINKSTOCKAhora toma una combinación de medicamentos que parece estar funcionando para ella, pero el camino ha sido muy largo.
«Es un proceso total de ensayo y error», explica el profesor Pariante.
«No podemos predecir desde el comienzo si alguien va a responder al tratamiento», abunda el profesor.
«Creemos que midiendo la inflamación en sangre podremos identificar a individuos que requieren un tratamiento más complejo e intensivo con antidepresivos, quizás una combinación de un antidepresivo y un antiinflamatorio».
La mayoría de nosotros tenemos antiinflamatorios comunes en casa, como el ibuprofeno, pero los médicos alertan contra experimentaciones en casa mientras se llevan a cabo ensayos clínicos para saber si esto funciona con pacientes.
 Image copyrightKINGS
Image copyrightKINGSLa organización sin fines de lucro de investigación médica más grande del mundo, el Wellcome Trust, ha puesto a trabajar conjuntamente a universidades y a la industria farmacéutica.
El objetivo es consolidar la evidencia para acelerar el progreso en este campo:lo que quieren es encontrar un tratamiento nuevo para la depresión y desarrollar un examen para identificar a aquellos que se puedan beneficiar.
El profesor de la Universidad de Cambdrige, Bullmore, lidera el consorcio. Pero nosotros lo entrevistamos en su otro trabajo, con la empres farmacéutica GlaxoSmithKline.
El laboratorio de inflamación inmunológica de la empresa es donde los científicos están desarrollando nuevas moléculas que, esperan, sean efectivas medicinas para los desórdenes inflamatorios.
Ese proceso llevará más de una década, pero el profesor Bullmore dice que es posible que ya exista algún medicamento efectivo.
«Una de las cosas apasionantes sobre la inmunopsiquiatría es que debido al éxito que ya tiene la inmunología en otras áreas de la medicina, ya hay muchos medicamentos en etapas mucho más avanzadas de desarrollo».

«Puede ser que ya estén aprobados o en las últimas fases de ensayo clínico,así que el proceso para empezar a trabajar en el proyecto de desarrollar un tratamiento que pueda marcar una diferencia para los pacientes podría ser mucho más corto».
Progreso
Rebuscar en las alacenas ya está mostrando señales de éxito. Esas pruebas precoces en artritis han llevado a que el medicamento antiinflamatorio sirukomab se esté probando en pacientes con depresión.
¿Están entonces los tratamientos dirigidos al sistema inmune a punto de transformar el tratamiento de la depresión?
«No creo que vayan a ser una panacea. No creo que estemos hablando de un escenario en el futuro en el que cada paciente con síntomas de depresión vaya a ser tratado con un medicamento antiinflamatorio», dice el profesor Bulllmore.
«No creo que eso tenga sentido, y los abordajes universales para los tratamientos psiquiátricos no han sido útiles en el pasado», afirma.
«Tenemos que tomar un camino más personalizado o estratificado. No todo el mundo que está deprimido lo está por la misma razón«.
Esto requerirá un examen de sangre para identificar qué pacientes se beneficiarán de las inmunoterapias.
 Image copyrightF WALSH
Image copyrightF WALSHLa depresión es una enfermedad que afecta a cientos de millones personas. Incluso si los antiinflamatorios ayudan a solo una pequeña parte, eso todavía sería un enorme número de pacientes.
Pero si la inmunoterapia se vuelve un éxito, su impacto más grande puede darse en la forma en que pensamos sobre la depresión, haciendo que la gente piense con menos frecuencia que los pacientes solo tienen que «recomponerse».
«Odio esa frase, si pudiera hacerlo, lo haría», dice Jennifer.
«A una persona que tiene diabetes y sus niveles de insulina no están funcionando bien, no le dirías ‘Bah, espabila y deja de sufrir comas diabéticos».
Hayley se siente igual. «Si hubiera una forma de decir que la depresión es un problema físico, creo que haría una gran diferencia. Creo que las personas tratarían la depresión como algo que no es inventado y solo sucede en la cabeza».
 Image copyrightHAYLEY MASON
Image copyrightHAYLEY MASON«Se vería como una condición real, y esto validaría los sentimientos de mucha gente».
El profesor Pariante concluye. «Es revolucionario porque, por primera vez, estamos demostrando que la depresión no solo es un desorden de la mente. De hecho, no es ni siquiera solo un desorden del cerebro, sino de todo el cuerpo».
Fuente:bbcmundo

